自閉スペクトラム症(ASD)の子どもは話さない?言葉が出ない?
お子さんが言葉を話さない、もしくは言葉が出ないことに悩んでいる保護者の方も多いでしょう。この記事では、自閉スペクトラム症(ASD)の子どもが言葉を話さない場合に、ABA(応用行動分析学)ではどう指導をしていくのかを、簡単に解説します。また、早期療育の重要性、および早期診断についても触れますので、参考にしてください。
- 自閉スペクトラム症診断の現状とABAについて
- 時間が経つことで話したり言葉が出るようになるのか
- 言葉が出ない時や話さない時の対応について(具体的な例)
自閉スペクトラム症診断の現状とABAについて

初回のご面談では、「言葉が遅れている」「全く話しません」というご相談をよく伺います。
最近はネット情報やSNSでの情報をもとに、ABAは「自閉スペクトラム症のための療育」とお考えの方も多いので、ABAと検索する方も増えてきたようです。
また、チルドレン・センターを始めた頃(17年ぐらい前)に比べて、子どもの年齢が低くても「自閉スペクトラム症(ASD、以下ASD)」の医師の診断が出るケースが増加してきました。しかし、明らかなASDなどの診断とは判断がつかないケースや、診断がない場合、経過観察といわれるケースも、もちろんまだあります。
ABAは、「Applied Behavior Analysis」の略称です。日本語では「応用行動分析学」と呼ばれます。
人を含むすべての生物が行動を起こす際には、何かのきっかけによって起こり、行動直後の出来事がその行動の頻度に影響します。
ABA(応用行動分析学)の根幹は、その行動前後を分析し、環境を工夫をすることで問題行動を解消していくことです。
ABA(応用行動分析学)は教育やスポーツシーン、リハビリなど様々な分野で幅広く活用されており、特に自閉スペクトラム症児や発達障害患者の問題行動を改善するのに用いられています。
自閉スペクトラム症(ASD)の診断が出ている場合
ASDの診断名は、医師や資格を保持する心理士が判断をします。診断名が出ている場合は、医師が療育を推奨し、その後、行政の療育センターとつながるケースも増えてきました。(保護者も支援をする姿勢が整い、ASDと理解して受け入れる園も補助を手配するなどのシステムが整ったためか、以前と比較すると多くなってきました。)
また、チルドレン・センターには海外(特に米国)からのお問い合わせもあります。米国では、まず診断を受け、その後、保険でABAを受けることが多いため、医師の診断が下りていることがほとんどです。
自閉スペクトラム症(ASD)の診断が出ていない場合
ご面談の際にASD診断が出ていない場合もまだあります。
大きく分けると、
- 保護者が医師の診察を先送りにしているケース
- 医師が診断の「様子をみる」経過観察
保護者が医師の診察を先送りにしている場合、「いつかは話をするだろう」という考えから連れて行かない場合もあるようです。また、診断がついてしまっても自分の子どものことは変えられないと感じている方もいるかもしれません。診断がついたら、もう変えることができないのではないかという不安をおっしゃる方もいらっしゃいました。
医師の診断において「経過観察ですね」という場合は、医師の観点からASDを診断するための判断材料や症状が少ないこともあるのだと思います。海外では、ASDの診断は医師がテストを実施します。場合によっては、行動分析士がテストを実施することもありますが、診断は医師が行います。
もし今後、ABAを受けることを検討されている場合、まず医師に診察を受けることをご推薦します。なぜならば、海外において保険適応でABAを受ける場合も、まずは医師の診断を受け、その上で「治療」としてのABAが受けられるからです。 健康でないとABAが受けられないわけではなく、医療的配慮の必要なケース(てんかん、喘息などの指導上配慮が必要なケース)があるからです。
時間が経つことで話したり言葉が出るようになるのか
ASDの診断の有無に関わらず、成長とともに言葉が出始めるケースもあります。多くの保護者は、そこでまず一安心されるのかもしれません。しかし、ASDであった場合、「話せない」こと自体が問題ではない場合があります。
つまり、お話ができるから「もう心配はない」ということではないということです。お話ができるからといって、生活の質が劇的によくなる場合と、そうではない場合があります。
例えば、問題行動の多い研究の数が少ないので、あくまでも個人的な感想ですが、女児の場合、「言葉が出る」ことは比較的月齢が低い段階で他児と変わらずできても、「コミュニケーション」が取れているのかどうかは難しいことがあり、それが保育と療育の面で保護者と支援者が難しさを感じる場合が多いようです。一方、男児は、「言葉が出る」時期が遅い場合が多く、それに加えて、走り回る、癇癪、泣くなどの行動で周囲や本人が困っている場合が多いです。
時間が経ってしまうと症状が悪化してしまうこともある
子どもが成長とともに話せることが増加するケースもあり、それは素晴らしいことです。ただし、ASDを持つ子どもと何らかのコミュニケーションやコミュニケーションツールを確立していない場合、他害や自傷などの問題が大きくなることもあります。また、様々な療育や独自の教育方法をあれこれと試しているうちに、癇癪や人を避ける行動が増えている場合もあります。
社会に出てから判明することもある
最近、特にコロナ禍以降に多いケースで、「面接先の学校の先生に指摘をされた」というご相談があります。以前は、祖父母の指摘により気が付いたケースもあったのですが、コロナ禍を経て家族の関わり方が変わった可能性があると思います。
幼稚園や保育園に入ってから、保護者が他の子どもと比較して、初めて言葉の遅れを感じる場合や、先生方が予想していない行動が多いことに気が付き、適切な時期を選んで保護者に伝えることもあるようです。
ASDのお子さんの生活において、本児にできるだけ負荷を与えないように(癇癪などを起させない)、家庭の中では工夫ができていても、保育園や幼稚園では、その「配慮」ができない場面があり、予想をしないような行動が出ることもあります。また、近年では書店にいくと、大人になってから気がついた発達障害やASDなどに関する書籍も多く出版されています。学生時代は、その勤勉さで生きづらさはあったものの何とか乗り越えることができたが、社会人になってからは、全く会社でのやり取りができなかったり、業務がわからなくても人に聞くことができなかったり、または間違いを指摘されると会社で激高してしまったりなどの行動が出る場合もあります。これらは、ASDだから仕方がないという言い訳ではなく、ASDであるが故の難しさを本人も周囲も理解していない、または改善を試みてこなかった、または成功する機会がなかった、ということもあると思います。
言葉が出ない時や話さない時の対応について(具体的な例)
ABAは、ASDのための教育方法と思われている方もいるかもしれません。しかし実際には、ABAは行動の科学です。ASDを持つお子さん、およびその周囲の方の行動を分析して実践することによって、「気になる」行動がなぜ起こるのか、それがどうなれば、本児が一番得をするのかを目標に支援をします。
Iさん(小学校6年生)の場合
小学校6年生のIさんは、小学校に入ってから「音」がでるようになりました。ABAでは、その前からコミュニケーションを確立するために、Iさんに表記によるコミュニケーションを進め、同時に音声の指導も進めてきました。最初はホワイトボードを使用し筆記で会話を確立し、それを手掛かりにして音声の練習も進めてきたケースです。今では、通常の会話は音声コミュニケーションが確立できています。
S君(年長)の場合
現在、会話ができるようになった年長さんのS君は、年少さんからABAの指導を開始しました。その際には、機能のある音声を発することがないケースでした。問題行動の軽減と機能のあるコミュニケーションの指導を進めていき、半年後に「音」が出始めました。しかし、それは「かかか」であったり「けけけ」であったりしました。その後、指導者はシェイピング段階のタスクアナリシス(課題分析)を作成して、丁寧にシェイピング※1を入れていきました。
※1 シェイピング(Shaping)は、行動形成ともいいます。最終目的の行動に達成するために、次々と小さな目標を立てて最終目標に近づけていきます。その都度の目標に対して強化をする過程のことです。
Aさん(小学校1年生)の場合
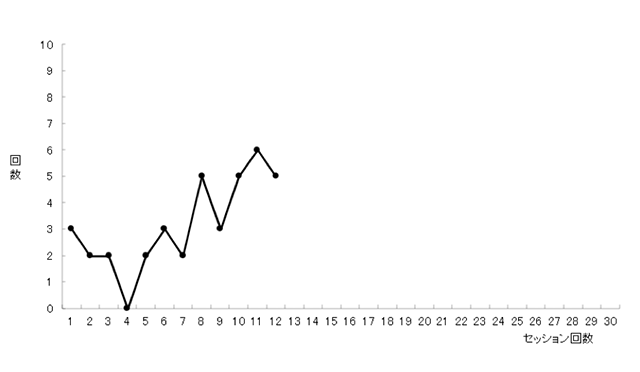
小学校1年生になったAさんは、2年前、遊びのスキルも非常に少なく、音声コミュニケーションもなかったため、「生理的に」音声を出すことができないと保護者が懸念をしていました。初回面談ではまだ医師の診察を受けていなかったため、まず診察をご推薦しました。その後、身体の機能や聴覚に問題がないことが判明したため、機能分析を行いました。すると、音声によるコミュニケーションを実施しないのは、回避のためというデータが判明しました。 その後、環境の調整を行い、音声が出る回数だけを測定していきました。下記のグラフは、指導環境を整えた後の音声の回数を示します。この後、指導を同じ環境で進め、指導者とは音声によるコミュニケーションが確立されました。
まとめ

話せない、または話さないケースなど、ASDのABAの指導では、様々な観点から指導案を検討し、その問題点に合った指導を実施します。ABAを実践する際にも、ぜひ医師の診察を受けていただけると、行動の問題(体の機能ではなく)として対策が進めやすくもなります。
チルドレン・センターでは、ABA(応用行動分析学)に基づく専門的な支援を通じて、これまでに1,000人以上のお子さまと向き合ってきた実績があります。指導にあたるスタッフは全員、ABAの国際資格(BCBA-D®:協会認定行動分析士-博士、BCBA®:協会認定行動分析士、BCaBA®:協会認定準行動分析士、RBT®:登録行動テクニシャン)を有する専門家です。
気になることがあればお気軽にご相談ください。










